Osteodensitometria DEXA
Autor: Mancaș Mălina
Este considerată „standardul de aur” pentru măsurarea densității osoase și diagnosticarea osteoporozei, fiind o metodă dezvoltată la mijlocul anilor '80, având originea în medicina nucleară și fiind precedată de absorbțiometria cu un singur foton (SPA), absorbțiometria cu raze X simplă (SXA) și absorbțiometria duală fotonică (DPA).
Absorbțiometria duală cu raze X (DEXA) sau osteodensitometria ososasă este o tehnică imagistică ce folosește razele X pentru a identifica demineralizarea osoasă și pierderile de țesut osos. De obicei se scanează o zonă a corpului, însă poate fi efectuată și pe întregul corp, la unii adulți și la copii.
Când este indicată osteodensitometria?
Osteodensitometria se utilizează de obicei pentru diagnosticarea osteoporozei, o boală ce afectează în special femeile după instalarea menopazei, dar poate afecta și bărbații. Osteoporoza presupune scăderea graduală a calciului, cu modificări ale structurii osoase, ce produce slăbirea rezistenței lor, acestea devenind mai fragile și mai predispuse la fracturi. Se folosește, de asemenea, la monitorizarea tratamentului pentru osteoporoză și pentru diagnosticarea altor boli caracterizate de slăbirea densității osoase, la diagnosticarea osteopeniei sau a osteogenezei imperfecte. (3)
Poate ajuta și la identificarea riscului de fracturi. Riscul de fracturi este influențat de vârstă, greutate corporală, istoric personal sau familial de fracturi osteoporotice, de stilul de viață, fumat, consumul excesiv de alcool. Acești factori sunt corelați pentru a identifica necesitatea de inițiere a tratamentului sau a terapiei în acest sens.
Masa minerală osoasă, formată în special din hidroxiapatită, este componenta minerală a osului ce rămâne după excluderea țesutului conjunctiv non-lipidic (în special apă și proteine, dar și glicerol și alte substanțe ce formează țesutul moale) și a țesutului adipos (trigliceride, membrane fosfolipidice, dar și apă și proteine).
Osteoporoza este o afecțiune întâlnită în special în rândul femeilor aflate la menopauză, în care absența estrogenului este asociată cu pierderea masei osoase.
Alte afecțiuni pot favoriza riscul de osteoporoză sau osteopenie, cum ar fi:
- afecțiuni renale;
- hiperparatiroidism (hiperactivitatea glandei paratiroide);
- imobilitate prelungită;
- terapie pe termen lung cu corticosteroizi;
- terapie hormonală pe termen lung;
- malabsorbție gastrointestinală;
- sindrom Cushing (creșterea producției de glucocorticoizi de către glandele suprarenale din cauza unei tumori sau a hiperfuncției glandei pituitare).
Formarea osoasă poate fi afectată din cauza problemelor de absorbție a unor substanțe, cum ar fi vitamina D sau calciul, necesare pentru dezvoltarea oaselor puternice. (4, 7)
Densitate osoasă începe să se reducă la femei începând cu vârsta de 30 de ani, până după menopauză. Femeile după vârsta de 50 de ani au cel mai crescut risc de a dezvolta osteoporoză. Boala afectează însă și bărbații și copiii.
Osteodensitometria este indicată mai ales femeilor, dar și bărbaților, în special după vârsta de 50 de ani. Este indicată efectuarea acestei investigații de către:
- femei, după instalarea menopauzei, în special dacă nu se administrează suplimente de estrogen;
- persoanele cu istoric familial de osteoporoză;
- persoane cu istoric personal sau familial de fracturi după o traumă minoră sau fără traumă;
- persoanele sub medicație despre care se știe că favorizează pierderea masei osoasel inclusiv corticosteroizi (ex. Prednison), medicamente împotriva atacurilor apoplectice (ex. Dilantin), medicamente barbiturice, doze mari de medicamente pentru înlocuirea hormonilor tiroidieni;
- persoanele care au fost diagnosticate cu fracturi la vertebre în urma investigațiilor radiologice anterioare;
- persoanele cu hipertiroidism sau hiperparatiroidism;
- bărbați cu afecțiuni asociate cu pierderile osoase;
- persoanele care prezintă în probele urinare o cantitate crescută de colagen. (5, 8)
În cazul pacienților mai în vârstă se pot recomanda și examiarea laterală a coloanei vertebrală cu doze mici de radiații pentru a identifica posibile fracturi vertebrale, dacă:
- scanările DEXA dau valori limită;
- persoana acuză dureri puternice și bruște de spate;
- înălțimea persoanei s-a redus cu mai mult de 1,5-2,5 cm. (7)
Factori de risc
Există o serie de factori care, dacă se asociază celor prezentați anterior, intensifică riscul de osteoporoză și boli asociate și care duc la necesitatea examinării densității osoase, cum ar fi:
- instalarea precoce a menopauzei;
- fumat;
- dietă săracă în calciu și vitamina D;
- greutate corporală mai mică de 56 kg;
- consumul excesiv de alcool (mai mult de 3 băuturi pe zi);
- artrită reumatoidă, diabet, malnutriție cronică, malabsorbție, afecțiuni hepatice sau renale, diabet, mielom multiplu, gamapatie monoclonală;
- depresie majoră;
- tratament pentru HIV, tratament cu inhibitori de aromatază pentru cancerul mamar, tratament cu medicație antiepileptică;
- transplant de organe sau de măduvă osoasă;
- nivel redus de testosteron la bărbați;
- ciclu menstrual neregulat;
- stil de viață sedentar etc. (3, 9)
Ce măsoară dispozitivul?
Scanările cu ajutorul osteodensitometrului DEXA oferă informații privind densitatea osoasă și compoziția corpului. Acesta măsoară în special:
- Conținutul Mineral Osos (Bone Mineral Content - BMC), componenta minerală a oaselor formată din hidroxiapatită (Ca10(PO4)6(OH)2), care se măsoară de obicei în grame și exclude componentele organice ale osului, măduva sau colagenul;
- Aria osoasă – proiecția ariei osului pe imagine plană, în cm2 (Bone Area – BA);
- Aria densității minerale osoase (areal Bone Mineral Density - aBMD) - masa minerală a osului per unitate de arie în g/cm2. Poate fi măsurată și din formula: aBMD=BMC/BA (g/cm2).
Pentru măsurătorile pe întreg corpul mai sunt o serie de valori analizate:
- Masa de grăsime (Fat Mass - FM) - indică masa de lipide, mai ales trigliceride;
- Masa de țesut conjunctiv non-lipidic (Lean Soft Tissue Mass - LSTM), este masa de os, fără lipide, suma valorilor țesutului moale non-lipidic, apă, proteine minerale și glicogen, măsurată în g sau kg;
- Masa non-lipidică (Fat Free Mass - FFM) este suma tuturor componentelor non-lipidice, și anume: FFM=LSTM+BMC (g);
- Masa de țesut conjunctiv moale (Soft Tissue Mass - STM) este suma componentelor de țesut moale: STM= FM+ LSTM (g);
- Masa totală corporală (Total Body Mass - TBM) este măsura echivalentă a greutății, în g sau kg: TBM=FM+FFM=FM+BMC+LSTM (g);
- Procentul de masă lipidică (Per Cent Fat Mass - PCTFM) după formula: PCTFM=FM/TBM x100. (1)
Cum arată echipamentul medical?
Sunt două tipuri de astfel de echipamente: dispozitiv central și dispozitiv periferic. Dispozitivul central măsoară densitatea osoasă la șold, coloană și alte oase, fiind format dintr-o suprafață de susținere plată mare, cu un braț suspendat deasupra. Dispozitivul periferic măsoară densitatea osoasă la încheieturi, gleznă sau degete. Acesta este mult mai mic, este portabil cu zonă specială pentru poziționarea piciorului sau a brațului. (7, 9)
Cum se pregătește pacientul pentru investigație?
Cu o zi înainte de procedură pacientul trebuie să consume alimente ca într-o zi obișnuită. Nu se administrează suplimente de calciu cu cel puțin 24 de ore înainte de investigație.
Pacientul trebuie să poate haine largi, confortabile. Se îndepărtează articolele vestimentare cu fermoare, curelele sau nasturii din metal, dar și bijuteriile, ochelarii, cheile, monedele sau alte obiecte metalice.
Specificați-i fizicianului dacă recent ați fost supus unei radiografii cu bariu sau v-a fost injectată o substanță de contrast pentru computer tomograf (CT) sau scanări cu radioizotopi. În acest caz, va trebui să așteptați 10-14 zile înainte de a efectua o analiză DEXA.
Femeile trebuie să informeze fizicianul sau tehnicianul DEXA dacă există posibilitate de a fi însărcinate. Numeroase examene imagistice nu se efectuează pe perioada sarcinii pentru ca fătul să nu fie expus la radiații. Dacă un astfel de examen este necesar, trebuie luate măsurile de precauțize pentru a minimiza pe cât posibil expunerea copilului.
De asemenea, menționați dacă ați fost supus unei investigații RMN în ultimele 72 de ore. (2, 7, 9)
Principiul tehnicii și modul de examinare
După cum spune și numele, absorbțiometire duală cu raze X, dispozitivul este unul de scanare ce emite 2 fascicule de radiații X, fiecare de energii diferite. Un fascicul este de energie înaltă în timp ce celălalt este de energie joasă. Cantitatea de radiații X ce traversează osul este măsurată individual. Astfel, acestea diferă în funcție de grosimea osului. Pe baza diferenței dintre cele două energii de la fascicule, densitatea osoasă poate fi măsurată.
În unele cazuri hainele pot fi menținute, în funcție de zona investigată, însă se îndepărtează obiectele metalice, cum ar fi curele, fermoare, monede, chei, bijuterii. În alte cazuri se oferă halate speciale de examinare. Pacientul este poziționat pe masa de examinare, întins pe spate. Picioarele sunt susținute pe un suport ce are rolul de a aplatiza zona pelviană și coloana lombară, în cazul scanării coloanei vertebrale.
Dispozitivul dispune de un generator fotonic mobil poziționat sub masa de examinare ce se va deplasa încet, în timp ce un detector de radiații X (brațul suspendat deasupra mesei de examinare) va traversa masa deasupra, paralel cu generatorul fotonic de dedesubt, proiectând imagini ale coloanei și oaselor pe computer. Pe durata examinării pacientul trebuie să stea nemișcat.
Testarea la dispozitivul periferic este mult mai simplă, poziționându-se piciorul sau brațul în spațiul special, pentru a fi scanat. Pentru investigarea întregului corp pacientul va sta complet întins, pentru scanarea coloanei picioarele vor fi poziționate pe un suport, cu genunchii îndoiți la 90 °, pentru femur și șold tălpile vor fi ușor îndoite spre interior, fixate cu două centuri de un suport fix.
După poziționarea pacientului corect pe masa de examinare, tehnicianul va scana și va selecta regiunile de interes (ROI), pe baza unor algoritmi exacți. Poziționarea sau selectarea incorectă duc la erori finale de interpretare. De la nivelul dispozitivului se transmit raze X în doze reduse prin intermediul a două tuburi. Unul este absorbit de țesutul moale și celălalt de os. Țesutul moale este sustras din țesutul total, rămânând densitatea minerală osoasă a pacientului.
Procedura în sine este nedureroasă, însă manipularea zonelor corpului în timpul examinării poate cauza un ușor disconfort sau durere, mai ales în cazul unei leziuni recente sau a unei intervenții chirurgicale.
În cazul bebelușilor mai mici de 3 luni se recomandă înfășarea lor cu o pătură specială din bumbac, de 70 cm x 90 cm și având greutatea de 120 g, fără alte haine adiționale. În cazul bebelușilor mai mari de 3 luni, aceștia trebuie investigați având doar scutecul pe ei.
Imagini individuale în pixeli ale corpului uman sunt descrise ca două componente, cum ar fi țesut conjunctiv moale și os mineral. Țesutul moale are o serie de caracteristici de compoziție și proprietăți ce influențează cantitatea de radiații care o penetrează, diferite de ale osului. (1, 2, 4, 7)
Interpretarea rezultatelor
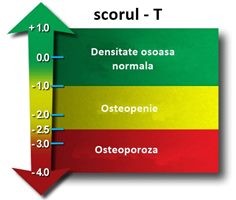
Rezultatul include imaginea din urma scanării zonei de interes, diagrama valorilor și un tabel cu rezultatele numerice ale scanării. La interpretarea rezultatelor se exclud eventualele artefacte externe (obiecte metalice) sau artefacte interne (diverse investigații anterioare sau afecțiuni). Pe baza rezultatelor se analizează procentul de masă osoasă sau densitatea (g/cm2), scorul T și scorul Z.
Scorul T măsoară densitatea osoasă a pacientului cu cea a unui adult tânăt sănătos de același sex. Este media măsurătorilor minime și maxime de la astfel de eșantioane de participanți. Conform definiției date de Organizația Mondială a Sănătății, un scor T de -2,5 sau mai puțin la coloană sau șold este un indicativ pentru osteoporoză.
Scorul Z compară densitatea osoasă a pacientului cu cea a unui adult de aceeași vârstă și același sex. Indică prezența osteoporozei secundare. Un scor Z de -2 sau mai puțin necesită investigații suplimentare pentru a exclude cauze de demineralizare osoasă.
scorulT=(aBMD (pacient)- aBMD (media adulți tineri))/DS(media adulți tineri)
DS=deviația standard a populației de adulți tineri, aBMD poate fi definit și ca scorul Z, diferența dintre aBMD a pacientului și vârsta și etnia ca referință pentru aBMD și DS).
ScorulZ= (aBMD (pacient) – aBMD (media adulților de aceeași vârstă și etnie))/SD(media adulților de aceeași vârstă și etnie). (1)
| Scor T | |
| Densitate osoasă normală | între +1 și-1 |
| Osteopenie | între -1 și -2.5 |
| Osteoporoză | -2.5 sau mai puțin |
| Osteoporoză severă | mai puțin de -2.5 și una sau multiple fracturi |
În general riscul de fracturi se dublează cu fiecare valoare, cu fiecare deviație standard (DS). Astfel, o persoană cu o densitate cu 1 DS sub normal (scor T de -1) prezintă un risc de două ori mai mare de fractură decât o persoană cu densitate normală. O persoană cu scor T de -2 are un risc de 4 ori mai mare de fracturi osoase decât o persoană cu densitate normală. Aceste informații ajută la tratamentele corespunzătoare în funcție de severitatea bolii și la indicațiile optime pentru prevenirea fracturilor. (1, 2, 7, 8)
Beneficii și riscuri
Beneficiile osteodensitometriei:
- Este metoda cu cea mai mare precizie pentru diagnosticarea osteoporozei și este considerată un estimator precis al riscului de fractură.
- Este o procedură simplă, rapidă și neinvazivă.
- Nu necesită anestezie.
- Cantitatea de radiații utilizată este una extrem de redusă, mai puțin decât o zecime din doza de radiații standard utilizată pentru radiografiile pieptului.
- Osteodensitometrul este un dispozitiv acesibil, atât pacienților pentru testări, din punct de vedere al costului de investigație, cât și fizicienilor și personalului medical, din punct de vedere al costului de achiziționare.
- Nu rămân doze de radiații în corpul pacientului după examinare.
- Nu are de obicei efecte adverse în diagnosticul tipic. (7)
Riscurile osteodensitometriei:
- Întotdeauna există un risc minim cancerigen din urma expunerii excesive la radiații. În cazul osteodensitometriei, beneficiile și precizia sunt însă mult superioare riscului.
- Femeile trebuie să informeze mereu fizicianiul sau tehnicianul radiolog dacă sunt sau este posibil să fie însărcinate.
- Doza efectivă de radiații pentru procedură variază, în funcție de zonele investigate. (7)
Riscurile sunt asociate cu numărul cumulat de examinări cu radiații X și alte tratamente pe durate lungi de timp.
Iradierea din timpul examinării
Doza de radiații în DEXA este neglijabilă (0,01-0,05 msv). 1 sv (Sievert) de radiații este egal cu doza absorbită (J/kg) înmulțită cu un factor de ponderare al radiației, și reprezintă doza echivalentă. Factorul de ponderare (wt) este diferit pentru fiecare țesut sau organ, pentru oase fiind de 0,01.Expunerea prelungită la radiații poate afecta considerabil organismul, în funcție de doza cumulată de radiații. Afectarea începe de la doze de 0,05-0,2 sv, când nu sunt simptome, de la 0,2-0,5 sv încep să apară simptomele, iar doza maximă admisă de radiații pe an este de 20 msv.
Procedura este una nedurerasă și durează în general 10-20 minute, determinând rapid densitatea osului și cu precizie ridicată. (1)
Limitările osteodensitometriei DEXA
- Selectarea incorectă a regiunilor de interes poate cauza erori de interpretare a rezultatelor.
- Este necesară excluderea corectă a artefactelor externe și interne.
- Procedura nu poate prezice fracturile viitoare, dar poate oferi indicații privind riscul de fracturi.
- În ciuda eficienței ca metodă de măsurare a densității osoase, osteodensitometria are efecte limitate la persoanele cu deformări vertebrale sau cu intervenții chirurgicale anterioare la coloană. Prezența fracturilor de compresie vertebrală sau osteoartrita pot interfera cu precizia investigației, în astfel de cazuri fiind mai eficientă scanarea CT.
- Dispozitivul central DEXA este mai sensibil decât cel periferic, dar este și mai scump. (7)
Anumiți factori sau unele boli pot interfera cu testarea densității osoase. Aceștia, numiți și artefacte, pot include:
- bijuterii metalice sau alte obiecte metalice;
- piercing-uri corporale;
- radiografii cu bariu în ultimele 10 zile;
- calcificări ale vertebrelor posterioare;
- anevrism aortic abdominală calcificat;
- fracturi osoase cicatrizate;
- clipsuri metalice de la intervenții chirurgicale anterioare;
- scanări osoase recente. (4)
(2) Bone Densitometry for Technologists, Sydney Lou Bonnick and Lori Ann Lewis, link: https://books.google.ro/books?id=OcbtN6RPJtwC&printsec=frontcover&hl=ro&source=gbs_ge_summary_r&cad=0#v=onepage&q&f=false
(3) Dual Energy X-ray Absorbtiometry (DXA), Cleveland Clinic, link: http://my.clevelandclinic.org/services/imaging-institute/imaging-services/hic-dual-energy-xray-absorptiometry-dxa
(4) Bone Densitometry, link: http://www.hopkinsmedicine.org/healthlibrary/test_procedures/orthopaedic/bone_densitometry_92,p07664/
(5) Bone density testing in general practice, link: http://www.osteoporosis.org.au/sites/default/files/files/Bone%20Density%20Testing%20in%20General%20Practice.pdf
(6) Bone DXA Scan, Doylestown Health, link: https://www.doylestownhealth.org/medical-services/medical-imaging-radiology/bone-dxa-scan
(7) Bone Densitometry Scan (DXA), link: http://www.radiologyinfo.org/en/info.cfm?pg=dexa
(8) Bone Density Exam/Testing, National Osteoporosis Foundation, link: https://www.nof.org/patients/diagnosis-information/bone-density-examtesting/
(9) Patient education: bone density testing (beyond the basics), link: http://www.uptodate.com/contents/bone-density-testing-beyond-the-basics
Copyright ROmedic: Articolul se află sub protecția drepturilor de autor. Reproducerea, chiar și parțială, este interzisă!