Amniocenteza
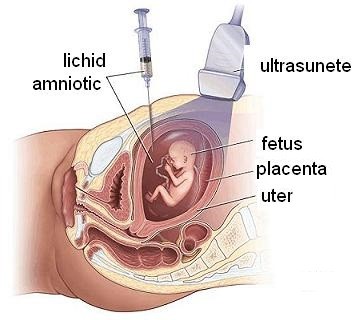
Amniocenteza este o metodă de explorare a sănătății fătului, prin analiza lichidului amniotic. Acesta se află înăuntrul sacului amniotic, înconjurând fătul. Testarea lichidului amniotic permite diagnosticul unor afecțiuni înainte de nașterea fătului și orientarea în privința unei decizii terapeutice. Prin amniocenteză se pot confirma diagnosticele evocate de testele de screening, de maladii genetice sau defecte în dezvoltarea fetală.
După curățarea locului de puncție cu un antiseptic, se inserează acul pentru amniocenteză, care este lung și subțire. Aceasta poate cauza o durere acută, cu intensitate variabilă pentru fiecare femeie. Se recoltează circa 20-30 ml de lichid amniotic. Pe toată această perioadă, medicul este atent să nu atingă fătul cu acul (incident foarte rar). Procedura durează 10-15 minute, după care pacienta poate pleca acasă, cu indicația de a se odihni 24 de ore.
Dacă acest lucru nu s-a întâmplat la o vizită anterioară, medicul poate verifica Rh-ul mamei, pentru a evita sindromul Rhesus. Această afecțiune fetală apare atunci când sângele fătului Rh+ intră în contact cu al mamei Rh-, cauzând distrugerea masivă a globulelor roșii. Pentru a evita această boală, mamelor Rh- li se poate administra Imunoglobulina Rh înainte de amniocenteză.
 Alege-ți medicul și fă o programare!
Alege-ți medicul și fă o programare!
Peste 13000 de cabinete medicale își prezintă serviciile pe ROmedic.
Amniocenteza este indicată atunci când testele de screening sugerează un risc crescut pentru anomalii genetice. În primul trimestru, semnificative pot fi valorile PAPP-A (proteina plasmatică asociată sarcinii) și hCG (hormonul corionic uman). Modificarea acestor teste crește susceptibilitatea fătului la afecțiuni cromozomiale, precum trisomiile 21 (sindromul Down), 18, 13, sindromul Turner și altele. În al doilea trimestru de sarcină, valorile crescute ale alfa-feto proteinei, hCG și a hormonilor ovarieni materni pot indica realizarea unei amniocenteze. Combinând testele de screening cu metode cu specificitate mai mare, cum sunt amniocenteza și biopsia din vilozitățile coriale, crește șansa de a diagnostica afecțiuni cromozomiale, maladii genetice sau defecte ale tubului neural.
În unele cazuri, amniocenteza poate fi utilizată pentru a evalua dacă plămânii fătului sunt suficient de dezvoltați pentru ca acesta să supraviețuiască în afara uterului. De regulă, testul se face între săptămânile 32 și 39 și un rezultat pozitiv crește șansele unui făt sănătos în urma nașterii induse prematur.
Testarea pozitivă pentru una dintre aceste afecțiuni înseamnă asumarea unei decizii în ceea ce privește fătul. În timp ce afecțiunile cromozomiale nu pot fi vindecate, există tratamente pentru unele forme de spina bifida sau pentru bolile hematologice. Informațiile despre o maladie a fătului pot conduce la dorința de a întrerupe sarcina sau la pregătiri medicale și psihologice pentru creșterea copilului.
Riscul de lezare a fătului, deși teoretic existent, este în practică extrem de rar. Datorită dezvoltării ecografiei cu rezoluție înaltă, riscul de injurie la nivelul placentei este de asemenea foarte redus. Transmiterea unei infecții, precum hepatită sau toxoplasmoză, de la mamă la făt este un alt risc ce trebuie luat în calcul.
Semnele de alarmă care impun prezentarea imediată la medic sunt:
Tehnică
Amniocenteza este realizată în ambulator sau în cabinetul unui medic obstetrician și spitalizarea nu este necesară. Pentru a extrage lichidul amniotic, un ac subțire este trecut prin abdomen, uter și sacul amniotic. Înainte de procedura propriu-zisă, se realizează o ecografie pelvină. Aceasta va evalua poziția fătului în uter și va identifica punctul optim de extracție a lichidului amniotic. Sonda de ecografie va fi menținută pe tot parcursul explorării, pentru a ghida în siguranță acul. În continuare, unii medici preferă să anestezieze zona din abdomen aleasă. Acest lucru se poate realiza fie prin aplicarea unui gel ce va amorți tegumentul, fie printr-o injecție subcutanată. Totuși, cum structurile profunde nu pot fi anesteziate, pacienta va resimți oricum o ușoară durere.După curățarea locului de puncție cu un antiseptic, se inserează acul pentru amniocenteză, care este lung și subțire. Aceasta poate cauza o durere acută, cu intensitate variabilă pentru fiecare femeie. Se recoltează circa 20-30 ml de lichid amniotic. Pe toată această perioadă, medicul este atent să nu atingă fătul cu acul (incident foarte rar). Procedura durează 10-15 minute, după care pacienta poate pleca acasă, cu indicația de a se odihni 24 de ore.
Dacă acest lucru nu s-a întâmplat la o vizită anterioară, medicul poate verifica Rh-ul mamei, pentru a evita sindromul Rhesus. Această afecțiune fetală apare atunci când sângele fătului Rh+ intră în contact cu al mamei Rh-, cauzând distrugerea masivă a globulelor roșii. Pentru a evita această boală, mamelor Rh- li se poate administra Imunoglobulina Rh înainte de amniocenteză.
Peste 13000 de cabinete medicale își prezintă serviciile pe ROmedic.
Indicațiile amniocentezei
Fiind o procedură invazivă, indicațiile amniocentezei sunt destul de restrânse. Amniocenteza se realizează de obicei între săptămânile 15 și 20 de sarcină, dar poate fi realizată și mai târziu în cazuri atent selecționate. Aceasta poate fi indicată femeilor peste 35 de ani, deoarece riscul de anomalii genetice ale fătului este net crescut odată cu înaintarea în vârstă. De asemenea, o femeie care a mai născut un făt cu malformații, afecțiuni cromozomiale sau genetice poate fi sfătuită să realizeze o amniocenteză.Amniocenteza este indicată atunci când testele de screening sugerează un risc crescut pentru anomalii genetice. În primul trimestru, semnificative pot fi valorile PAPP-A (proteina plasmatică asociată sarcinii) și hCG (hormonul corionic uman). Modificarea acestor teste crește susceptibilitatea fătului la afecțiuni cromozomiale, precum trisomiile 21 (sindromul Down), 18, 13, sindromul Turner și altele. În al doilea trimestru de sarcină, valorile crescute ale alfa-feto proteinei, hCG și a hormonilor ovarieni materni pot indica realizarea unei amniocenteze. Combinând testele de screening cu metode cu specificitate mai mare, cum sunt amniocenteza și biopsia din vilozitățile coriale, crește șansa de a diagnostica afecțiuni cromozomiale, maladii genetice sau defecte ale tubului neural.
În unele cazuri, amniocenteza poate fi utilizată pentru a evalua dacă plămânii fătului sunt suficient de dezvoltați pentru ca acesta să supraviețuiască în afara uterului. De regulă, testul se face între săptămânile 32 și 39 și un rezultat pozitiv crește șansele unui făt sănătos în urma nașterii induse prematur.
Contraindicațiile amniocentezei
Contraindicațiile amniocentezei pot fi:- Nașteri premature în antecedente. Se evită declanșarea unui travaliu prematur datorită unor contracții uterine.
- Incompetența cervicală. Această afecțiune este o dilatare anormală a colului uterin înainte de naștere. Poate fi cauzată de traumatisme (în timpul altor nașteri) sau intervenții chirurgucale locale, inclusiv dilatări sau chiuretaje. Poate apărea și idiopatic și crește șansa unei nașteri premature sau a unei pierderi a sarcinii.
- Placenta previa, definită ca o placentă ce acoperă colul uterin total sau parțial. Această afecțiune are, de asemenea, un risc crescut de naștere prematură.
Beneficii
Cu ajutorul amniocentezei, pot fi diagnosticate cu o siguranță de 95-99% afecțiuni precum:Sindroame cromozomiale
Down (trisomia 21), Edward (trisomia 18) și Patau (trisomia 13). Acestea sunt cauzate de prezența în plus a unui cromozom (codul genetic are în mod normal 46 cromozomi). Aceste anomalii nu sunt cu transmitere genetică și pot apărea în orice sarcină, dar riscul crește la femeile de peste 35 de ani.Defectele de tub neural
Apar atunci când tubul neural, care va forma coloana vertebrală, nu se închide corect. Atunci când tubul neural rămâne deschis la baza craniului, rezultă anencefalia, o afecțiune extrem de gravă. Spina bifida este cauzată de absența închiderii tubului neural de-a lungul coloanei.Boli genetice hematologice
Amniocenteza poate diagnostica anemia cu celule falciforme (siclemia) și talasemia, defecte ale globulelor roșii sau hemofilia, absența congenitală a unor factori ai coagulării.Altele
Cu ajutorul amniocentezei se pot diagnostica distrofii musculare congenitale, sau maladii precum sindromul Marfan.Testarea pozitivă pentru una dintre aceste afecțiuni înseamnă asumarea unei decizii în ceea ce privește fătul. În timp ce afecțiunile cromozomiale nu pot fi vindecate, există tratamente pentru unele forme de spina bifida sau pentru bolile hematologice. Informațiile despre o maladie a fătului pot conduce la dorința de a întrerupe sarcina sau la pregătiri medicale și psihologice pentru creșterea copilului.
Riscuri
Cel mai important risc pe care îl prezintă amniocenteza este cel de pierdere a sarcinii. Deși este redus (circa 1 incident la 300 de proceduri), poate fi un factor decisiv în alegerea sau refuzarea procedurii. După finalizarea procedurii, se poate întâmpla ca o cantitate mică de lichid amniotic să fie eliminată pe cale vaginală. Dacă acest lucru nu se repetă, fătul nu este expus la niciun risc.Riscul de lezare a fătului, deși teoretic existent, este în practică extrem de rar. Datorită dezvoltării ecografiei cu rezoluție înaltă, riscul de injurie la nivelul placentei este de asemenea foarte redus. Transmiterea unei infecții, precum hepatită sau toxoplasmoză, de la mamă la făt este un alt risc ce trebuie luat în calcul.
Semnele de alarmă care impun prezentarea imediată la medic sunt:
- Temperatură peste 37⁰C
- Durere abdominală
- Contracții
- Eliminări vaginale crescute cantitativ sau repetate de lichid amniotic sau sânge.
Data actualizare: 26-05-2014 | creare: 10-06-2013 | Vizite: 12179
Bibliografie
1. Amniocentesis - Mayo Clinic, link: https://www.mayoclinic.com/health/amniocentesis/MY001552. Amniocentesis – NHS choices, https://www.nhs.uk/Conditions/Amniocentesis/Pages/Introduction.aspx
3. Amniocentesis - American Pregnancy Association, link: https://americanpregnancy.org/prenataltesting/amniocentesis.html
4. Common Tests During Pregnancy - Lucile Packard Children’s Hospital at Stanford, link: https://www.lpch.org/DiseaseHealthInfo/HealthLibrary/pregnant/tests.html
5. About Amniocentesis - Emory University School of Medicine, link: https://genetics.emory.edu/docs/Emory_Human_Genetics_Amniocentesis.PDF
©
Copyright ROmedic: Articolul se află sub protecția drepturilor de autor. Reproducerea, chiar și parțială, este interzisă!